- ¿Debe tratarse la endometriosis?
La endometriosis es una enfermedad crónica. En este sentido, no existe una cura definitiva para ella. Sin embargo, los síntomas de la misma pueden controlarse con el tratamiento adecuado. La comunicación con el/la ginecólogo/a es la clave para encontrar el tratamiento que mejor se adapte a cada paciente, dentro de las diferentes opciones.
Es importante recordar, que el tratamiento médico es eficaz sólo mientras es administrado y que la supresión del mismo implica, en la mayoría de ocasiones, que los síntomas reaparezcan.

- ¿De qué depende la elección de un tratamiento?
El tratamiento puede variar en función de las circunstancias personales de cada paciente y éstas pueden variar a lo largo de la vida de la paciente.
Esto significa que el tratamiento puede ser diferente para dos mujeres que presenten formas parecidas de la enfermedad, o que una mujer pueda recibir tratamientos diferentes a lo largo de su vida dependiendo de sus preferencias, de su edad, de la intensidad de los síntomas o de sus deseos de embarazo.
- ¿Cuáles son las opciones actuales de tratamiento de la endometriosis?
Las opciones utilizadas actualmente para el tratamiento de la endometriosis incluyen:
- Tratamientos quirúrgicos.
- Tratamientos hormonales:
- Anticonceptivos hormonales combinados (por vía oral, parche o mediante anillo intravaginal)
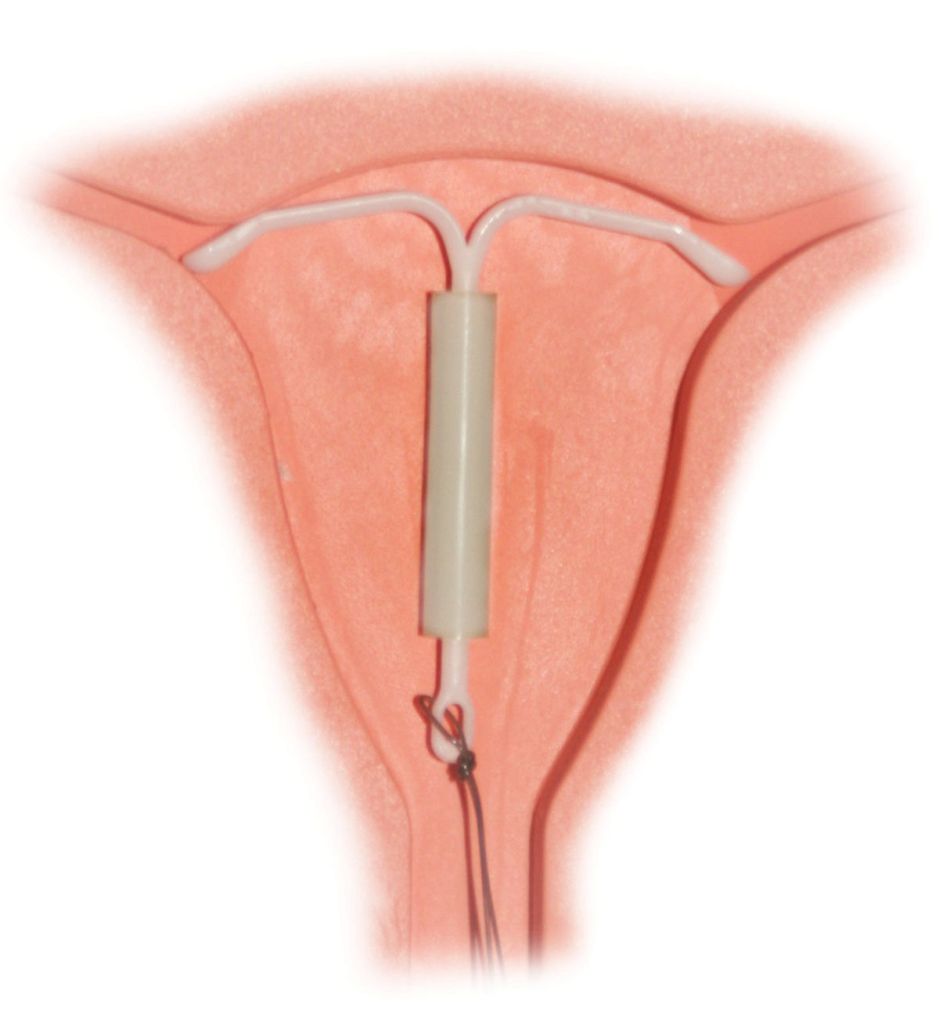
- Progestágenos (en general por vía oral o mediante un dispositivo intrauterino)
- Agonistas de la GnRH.
- Otros (entre los que se incluyen los anti-progestágenos y los inhibidores de la aromatasa)
- Antioxidantes.
- ¿Qué papel juega la cirugía en el tratamiento de la endometriosis?
El objetivo del tratamiento quirúrgico de la endometriosis es la eliminación de todos los focos de la enfermedad (peritoneales, profunda y endometriomas), y que éste sea, a la vez, respetuoso con los diferentes órganos.
Hoy en día estas operaciones se realizan siempre mediante laparoscopia (cirugía mínimamente invasiva realizada a través de muy pequeñas incisiones en el abdomen), ya que esta técnica se asocia a menor dolor postoperatorio, menos infecciones, menor estancia en el hospital y recuperación más rápida.
Actualmente, se considera que el tratamiento quirúrgico debe reservarse para aquellos casos en que l tratamiento médico no es efectivo o para casos especiales, en los que existen riesgos para la función del riñón o de los intestinos o se busca mejorar la fertilidad de la paciente.
Dado que la cirugía de la endometriosis puede ser técnicamente muy compleja, se recomienda que ésta sea realizada por cirujanos expertos, idealmente en centros de referencia.

- ¿Está indicada la histerectomía para el tratamiento de la endometriosis?
Cuando una paciente ha cumplido su deseo reproductivo y otros tratamientos no son eficaces, la extirpación de los ovarios, acompañada o no de la extirpación del útero (histerectomía), puede estar indicada. Esta es una solución radical ya que se va a producir una menopausia quirúrgica con todos los efectos secundarios asociados a la misma.
- ¿Debe realizarse tratamiento médico para mejorar los resultados de la cirugía?
Aunque añadir tratamiento hormonal después de la operación no aumenta las posibilidades de mejoría de la paciente (éstas están en función de la calidad de la misma), es bien conocido que este tratamiento hormonal administrado después de la cirugía, disminuye las tasas de reaparición de la enfermedad, por lo que deberían administrarse siempre si la mujer no quiere quedarse embarazada.
- ¿Cuál es el objetivo del tratamiento hormonal durante la endometriosis?
El objetivo es controlar el dolor, por lo que NO debe indicarse para mejorar la fertilidad. La mejor opción para cada caso depende de los síntomas, la eficacia del tratamiento, sus efectos secundarios y de las circunstancias y preferencias de la paciente.
- ¿Cómo actúa el tratamiento hormonal?
La endometriosis es una enfermedad asociada con el ciclo menstrual de las pacientes y depende de la actividad de los estrógenos.
Por ello, el objetivo del tratamiento hormonal es la reducción del dolor y del resto de síntomas mediante la reducción de los niveles de estrógeno. Es importante tener en cuenta que el tratamiento hormonal no cura la enfermedad. Por ello, después de la discontinuación del tratamiento, los síntomas tienden a reaparecer.
- ¿Cómo actúan los anticonceptivos combinados?
Los anovulatorios hormonales combinados se usan con frecuencia como anticonceptivos y suelen ser bien tolerados. Contienen dosis bajas de dos tipos de hormonas (estrógenos y gestágenos) y reducen los síntomas de la endometriosis mediante dos mecanismos:
- Reducen la actividad de los folículos ováricos, por lo que reducen a su vez la formación de estrógenos. Esta baja actividad estrogénica, disminuye la actividad tanto del endometrio localizado en el interior del útero (es decir, en su lugar normal), como en el localizado en los focos de endometriosis de fuera del útero.
- Producen un efecto de atrofia directo sobre el endometrio.
El objetivo de incluir bajas dosis de estrógenos en estos preparados, es disminuir la aparición de sangrados vaginales irregulares, un efecto secundario que se observa con frecuencia cuando se administran los gestágenos de manera aislada.
Los efectos secundarios de estos medicamentos, aunque presente, son limitados y los casos graves son muy raros. Presentan también otros efectos beneficiosos (además de los que tienen sobre la endometriosis), que hacen que las ventajas asociadas a su uso superen de largo los riesgos.
Muchas veces, el ginecólog@ puede indicar la toma de estos medicamentos de manera continuada, es decir, sin la semana mensual de descanso, lo que hace que se vean libres del sangrado por deprivación que sí aparece si se toman en la forma habitual cuando se indican como anticonceptivos.
- ¿Cómo actúan los gestágenos?
Estas sustancias producen también un efecto doble:
- Acción directa sobre el endometrio, atrofiándolo.
- Acción sobre el ovario, cesando el crecimiento folicular y la ovulación.
En la endometriosis se pueden utilizar diferentes tipos de gestágenos (desogestrel, gestodeno, dienogest, levonorgestrel, medroxiprogesterona, noretisterona…) y por diferentes vías (oral, subcutánea, intramuscular, intrauterina….)
Todos tienen un mecanismo de acción similar, pero existe un perfil de efectos secundarios diferente para cada uno de ellos, aunque en todos los casos éstos son leves. Se recomienda a las pacientes que comenten cualquier efecto secundario que puedan presentar con su doctor de manera que éste pueda ajustar el tratamiento.
- ¿Cómo actúan los análogos del factor liberador de gonadotrofinas (GnRH-a)?
Estas sustancias producen una detención total de la actividad ovárica, alcanzándose niveles muy bajos de estrógenos, muy similares a los observados durante la menopausia. Se pueden administrar por vía subcutánea, intranasal o intramuscular.
Sus efectos secundarios tienen que ver con el estado de pseudomenopausia que inducen e incluyen sofocaciones, sudoraciones, sequedad vaginal y molestias durante las relaciones sexuales, pudiendo llegar a inducir alteraciones del estado de ánimo y del sueño. Su uso continuado puede producir también decalcificación ósea y osteoporosis. Para reducir estos síntomas, muchas veces el ginecólogo indica un tipo especial de tratamiento denominado “add-back therapy”. Esto significa que se añade un tratamiento con estrógenos solos a bajas dosis o con una combinación de estrógenos y gestágenos (también a bajas dosis), que mantienen a la paciente sin efectos secundarios mientras se administran los GnRH-a.
- ¿Qué otros fármacos hormonales se pueden utilizar?
Los antiprogestágenos (gestrinona) y el danazol, son fármacos muy útiles en el tratamiento de la endometriosis sobre la que actúan al modificar el patrón hormonal de la paciente. Sin embargo, los efectos secundarios que presentan (sangrados irregulares, incremento de peso, signos de masculinización…) hacen que se utilicen con poca frecuencia.
Los fármacos inhibidores de la aromatasa inhiben la acción de una enzima (aromatasa), necesaria para la producción de estrógenos y gestágenos en las células del cuerpo. El resultado es que producen un nivel hormonal muy bajo. Se usan mucho en otras enfermedades como el cáncer de mama, pero existe poca experiencia sobre su uso en endometriosis,. Presentan muchos efectos secundarios (sequedad vaginal, osteoporosis, dolores musculares…), por lo que sólo se utilizan en pacientes con muchos síntomas en las que han fallado todos los otros tratamientos médicos o quirúrgicos.
- ¿Cuáles son los efectos secundarios de los tratamientos hormonales?
Los efectos secundarios de estos tratamientos están relacionados o con los niveles bajos de estrógenos o directamente con el efecto de los gestágenos.
Algunos de estos efectos secundarios son dolor de cabeza, acné, ganancia de peso, sangrados irregulares, cansancio, sequedad vaginal, sofocaciones, osteoporosis y otros. En general, se trata de efectos secundarios poco graves y pasajeros que desaparecen al suspender el tratamiento. En muy raras ocasiones se pueden presentar efectos secundarios graves relaciones sobre todo con alteraciones de la coagulación como trombosis o embolias.
Estos efectos secundarios difieren no sólo entre los diferentes tratamientos, sino también entre las diferentes pacientes, de tal manera que un determinado tratamiento puede ser una buena opción para una paciente, pero el mismo tratamiento puede presentar efectos secundarios intensos en otra paciente. Es por ello que es muy importante individualizar las opciones en cada caso tratado.
- ¿Cómo actúan los antioxidantes?
En pacientes con endometriosis hay una disminución de la actividad del sistema antioxidante.
De hecho, el estrés oxidativo es un factor clave en la progresión de la endometriosis. Esta es la razón por la que el ginecólogo, puede recomendar la administración de antioxidantes sólo o como tratamiento complementario a mujeres con endometriosis.
Los antioxidantes no presentan efectos secundarios y pueden administrarse a mujeres que están deseando o no quedarse embarazadas.
- ¿Se pueden tratar los síntomas de la menopausia en mujer con endometriosis?
La menopausia es el momento de la vida en que cesan las menstruaciones espontáneas. Es un proceso natural que aparece alrededor de los 50 años. La mayoría de las mujeres experimentan sólo molestias leves, pero algunas pueden sufrir síntomas severos secundarios a la disminución de los niveles de estrógenos. Estos síntomas pueden tratarse con hormonas.
Las mujeres con endometriosis pueden sufrir también estos síntomas, pero en ellas se presenta el problema de que el tratamiento utilizado para disminuirlos puede agravar los síntomas de la endometriosis. Por ello, es importante que las pacientes con endometriosis que llegan a la menopausia, discutan con su ginecólogo las ventajas e inconvenientes de recibir tratamiento hormonal durante la misma.
- ¿Está aumentado el riesgo de cáncer en mujeres con endometriosis?
Este tema ha sido profundamente investigado y de los estudios realizados se pueden obtener las siguientes conclusiones:
- La endometriosis no es una enfermedad premaligna y no provoca cáncer.
- El número total de mujeres con endometriosis con cáncer (de todos los tipos) es similar al número total de mujeres sin endometriosis con cáncer (de todos los tipos).
- Algunos tipos de cánceres son ligeramente más frecuentes en mujeres con endometriosis que en mujeres sin endometriosis (cáncer de ovario y linfoma de tipo No Hodgkin), pero no se dispone de información de cómo disminuir el riesgo de estos cánceres en mujeres con endometriosis.
- ¿Puede la endometriosis producir esterilidad?
En la mayoría de los casos, no. La esterilidad se define como la imposibilidad de conseguir un embarazo después de un año de relaciones sexuales regulares sin protección. Se calcula que sólo el 30-40% de las mujeres con endometriosis tienen dificultades para conseguir un embarazo.
Entre las mujeres con endometriosis y problemas reproductivos, la gran mayoría conseguirá un embarazo después del tratamiento adecuado. Éste debe ser discutido con el ginecólogo. El tratamiento médico utilizado para tratar la endometriosis es siempre anticonceptivo y no aumenta las posibilidades de embarazo espontáneo cuando se suspende. La decisión sobre cuál es la mejor opción en cada caso (reproducción asistida o cirugía), debe tomarse de manera individualizada después de discutir todas las posibilidades entre la paciente y su médico y debería basarse en el tipo y gravedad de la enfermedad y las preferencias de la paciente.
Recientemente se ha demostrado que los embarazos de las mujeres con endometriosis pueden cursar con más complicaciones que el resto, por lo que deben ser considerados de alto riesgo y ser tratados como tales.
- ¿Cuáles son las técnicas de reproducción asistida que se pueden utilizar?
Entre las técnicas que se pueden utilizar se incluyen la inseminación intrauterina y las técnicas de fecundación asistida.
- Inseminación intrauterina: el semen preparado de la pareja es inyectado en el interior del útero en la época de la ovulación (determinada mediante ecografías seriadas o provocada mediante la estimulación hormonal controlada). Aunque algunos estudios han sugerido que podría ser útil en mujeres con endometriosis mínima, lo cierto es que no puede ser utilizada en casos en que la permeabilidad de las trompas está comprometida o cuando existen anomalías del semen. Además, su efectividad es, en todo caso, escasa, por lo que en muchos casos hay que recurrir a técnicas de fecundación asistida.
- Fecundación asistida: son procedimientos en los que el óvulo y el espermatozoide se extraen del cuerpo y se colocan juntos en el laboratorio donde tiene lugar la fecundación. Después, el embrión (óvulo fertilizado) es transferido al útero. Antes de que se extraigan los óvulos, la mujer recibe tratamiento hormonal para estimular la maduración de los mismos en el interior de los folículos. Esta técnica es la llamada fecundación in vitro (FIV). En la inyección intracitoplasmática (ICSI), que es una técnica similar, un espermatozoide es inyectado en el interior del óvulo en lugar de esperar a la fecundación espontánea. Esta técnica (ICSI) se realiza cuando la calidad del esperma no es la idónea
- ¿Se pueden mejorar los resultados de las técnicas de reproducción asistida mediante tratamiento médico o de otro tipo?
Aunque es bien sabido que el tratamiento médico no mejora las posibilidades de embarazo espontáneo en las mujeres con endometriosis, el tratamiento con GnRH-a durante 3 a 6 meses antes del procedimiento de fecundación asistida, mejora las tasas de embarazo en mujeres con endometriosis.
Por otra parte, aunque los resultados no son definitivos, parece existir cierta evidencia de que la extirpación quirúrgica previa de los focos de endometriosis, puede mejorar las tasas de embarazo en los procedimiento de fecundación asistida en mujeres con endometriosis.
- ¿Empeora la endometriosis después de procedimientos de reproducción asistida?
Existen diversos estudios que demuestran que la endometriosis no empeora después de un procedimiento de fecundación asistida. Sin embargo, no se puede descartar que algunas mujeres concretas presenten empeoramiento de su situación después de dichos procedimientos.
- ¿Son efectivas las terapias complementarias?
Dadas las limitaciones de las terapias médicas clásicas en la endometriosis, algunas mujeres prefieren utilizar otro tipo de tratamientos para su endometriosis. Estas terapias pueden ser muy populares y entre ellas se encuentran la acupuntura, la homeopatía, cambios en la dieta (incluyendo la toma de vitaminas, minerales y otros), tratamientos psicológicos, tratamiento con medicina tradicional china, reflexología, ejercicio físico, fitoterapia y otras. Algunas mujeres con endometriosis utilizan estas técnicas para reducir sus síntomas o para mejorar las tasas de embarazo.
Aunque existen evidencias de que algunas de estas terapias pueden ser de alguna efectividad, lo cierto es que a día de hoy sólo pueden ser utilizadas de manera complementaria a las terapias médicas tradicionales y nunca como alternativa a las mismas.
- ¿Existen asociaciones de mujeres con endometriosis?
Sí. En muchas comunidades autónomas existen asociaciones de pacientes creadas específicamente para dar soporte e información a pacientes con endometriosis y a sus familias, y mejorar el conocimiento de la enfermedad tanto en el colectivo sanitario como en la sociedad en general. Todas estas asociaciones disponen de páginas web donde se pueden encontrar:
- Información sobre la endometriosis.
- Historias reales de pacientes.
- Información sobre cómo contactar con otras mujeres con endometriosis.
- Recibir información sobre médicos y centros especializados en endometriosis en las respectivas CCAA.